Розуміння ролі та цінності лікаря сучасним суспільством
 Робота лікаря наповнена моральної, психічної, етичної та фізичної напруги. Ця гуманна професія відноситься до однієї з найскладніших у сучасному суспільстві. Одна з особливостей цієї професійної діяльності полягає у тому, що лікар має справу з хворою людиною, психіка якої в тій чи іншій мірі змінена її хворобою. Робота в умовах постійного контакту з пацієнтами, схильними до не завжди адекватних психічних реакцій, ставить перед медичними працівниками не тільки певні професійні, але й високі людські вимоги. Діяльність лікаря сьогодні пов’язана з професійними інноваціями, дослідницькою та освітньою практикою у сучасному суспільстві, що ґрунтується на основоположних принципах біоетики. А етичні принципи здатні змінюватися з плином часу [1].
Робота лікаря наповнена моральної, психічної, етичної та фізичної напруги. Ця гуманна професія відноситься до однієї з найскладніших у сучасному суспільстві. Одна з особливостей цієї професійної діяльності полягає у тому, що лікар має справу з хворою людиною, психіка якої в тій чи іншій мірі змінена її хворобою. Робота в умовах постійного контакту з пацієнтами, схильними до не завжди адекватних психічних реакцій, ставить перед медичними працівниками не тільки певні професійні, але й високі людські вимоги. Діяльність лікаря сьогодні пов’язана з професійними інноваціями, дослідницькою та освітньою практикою у сучасному суспільстві, що ґрунтується на основоположних принципах біоетики. А етичні принципи здатні змінюватися з плином часу [1].
Для успішної діяльності в медицині, окрім фахової кваліфікації, потрібні прояви й особистих якостей. Як зазначав О. Шалімов: «Вчитися, вчитися все життя. Не пасувати перед труднощами. Життя далеко непросте. Бувають невдачі, бувають поразки, буває несправедливість. Але як би важко не було, треба брати себе в руки, вставати, якщо впав, і йти далі. Не можна зупинятися на досягнутому. Треба весь час працювати. І, нарешті, лікар зобов’язаний бути гуманістом – це закон нашої професії» [2].
Значний потік інформації та збільшення термінологічних понять призвело до проблем з використання цієї інформації, що набуває сьогодні величезного значення [3]. Вчитися у наш час стає все дедалі складніше…Тільки за останні роки освітній процес в країні зіткнувся з надзвичайно непростими викликами з боку суспільства, що потерпало від лихоліття підступної пандемії а потім ще й від гібридної війни…Як у таких умовах вчитися студентам, інтернам а практикуючим лікарям підвищувати свій рівень знань? Начебто, знайдено вихід: дистанційні форми навчання за допомогою освітніх платформ, розміщених в інтернеті!
Але проблеми з нестабільністю електропостачання, перебої з інтернетом нерідко зводять усі подібні спроби навчатися нанівець! Який вихід з такої ситуації, що, начебто, заганяє усіх учасників освітнього процесу у глухий кут? Тут буде доречним пригадати досвід лікарів під час Другої світової війни, які пізніше (по закінченні тієї війни) стали ще й відомими вченими. Приклади з професійного життєпису видатних хірургів академіків Олександра Шалімова та Миколи Амосова є показовими в цьому контексті. Війна, голод, розруха економіки з набагато серйознішими проблемами (і не тільки в електропостачанні) ніж сьогодні. Але глибоке і відповідальне ставлення до вирішення нагальних практичних завдань у надзвичайно складних тодішніх умовах сприяло професійному зростанню військових лікарів, зокрема хірургів. Сама професія лікаря висуває високі вимоги до інтелекту особистості, його пам’яті, фізичних характеристик. Зараз на слуху таке поняття як «Безперервний професійний розвиток (БПР)». Воно зрозуміле і потрібне… А стосовно збереження власного фізичного розвитку якось говорити і не прийнято. Натомість можна почути: «Allis inserviendo ipse consumor» (Світячи іншим, згораєш сам). Уявіть собі напад на бригаду екстреної (швидкої) медичної допомоги із застосуванням холодної зброї (а якщо це вогнепальна зброя?) уночі (випадок із реальної власної лікарської практики) і як діяти лікарю у такій позаштатній ситуації? Зрозуміло: добре слово тут не допоможе! Як заспокоїти та вгамувати нападника? А часу для виклику поліції може й не бути. Його немає. Оборонятися треба негайно. Про можливі нестандартні ситуації на передгоспітальному етапі надання медичної допомоги відомо давно. Але не менш драматичні ситуації можуть виникнути і у закладах охорони здоров’я. І далеко не завжди рідні та близькі пацієнтів з розумінням ставляться до невизначених результатів лікування. Автору доводилося стримувати психологічний тиск з боку батька дитини, якій проводили у протишоковій палаті реанімаційні заходи, куди доправили його доньку у стані клінічної смерті. Батько голосно кричав, вимагав негайно відповісти на запитання чи повернеться до життя його донька. Загалом, його психічна реакція на критичну ситуацію була зрозумілою. Але…дуже непросто було йому пояснити, що якщо він не відпустить лікаря, то результат реанімації точно буде негативний і винуватцем цього буде саме він!.. Приблизно через місяць прийшла уся сім’я подякувати за врятоване життя, але скільки було витрачено психічних та фізичних зусиль…
Одним із найважливіших принципів медичної допомоги є дотримання безпеки пацієнтів. Останній передбачає зусилля цілого суспільства (а не тільки системи охорони здоров’я) по забезпеченню безпечних умов праці лікаря у різних напрямках його професійної діяльності, але лікар повинен мати можливість комфортно працювати у відповідних санітарно-гігієнічних умовах, у нього повинен бути персональний комп’ютер з постійним доступом до Інтернету, належні житлові умови (для нормального існування), власний автомобіль… Під час роботи на швидкій (екстреній) допомозі на одній із підстанцій (сьогодні – відділень екстреної медичної допомоги) столичної Станції швидкої медичної допомоги (зараз – КНП «Центр екстреної медичної допомоги та медицини катастроф міста Києва») трапився екстраординарний випадок, коли вночі на підстанцію прибігли батьки з малою дитиною, яка перебувала у критичному стані. На підстанції була лише одна вільна лікарська бригада, бо у них вийшов з ладу санітарний транспорт (як-то кажуть, зламався). Лікар, після надання необхідної невідкладної медичної допомоги, доправив маленького пацієнта (оскільки той потребував термінової госпіталізації) власним транспортом, яким він приїхав на роботу, до лікарні. Ситуація, коли відлік часу йде на хвилини і яка не прописана протоколами…Інколи практичні ситуації вимагають від лікаря не тільки знань та умінь а ще й сміливості і мужності.
Свій «внесок» у популяризацію професії лікаря привнесла пандемія COVID 19. Наші пацієнти тепер вже знають, що є така спеціальність як лікар-анестезіолог, що крім термометра та тонометра у кожній домівці повинен бути портативний пульсоксиметр… А найерудованіші наші співгромадяни вживають такі поняття як «сатурація» чи «температурна реакція» і, навіть, знають при яких крайніх значеннях відповідних показників звертатися за допомогою до диспетчера екстреної (швидкої) медичної допомоги.

Етична поведінка завжди була глибоко вкорінена в практичну медицину, але обговорення етики нещодавно стало важливою складовою хірургічної практики. Так, видатні вітчизняні хірурги М. Амосов та О. Шалімов не тільки постійно слідували високим етичним нормам і правилам. Вони розробляли та впроваджували нові методи діагностики, лікування і профілактики лише після ретельного вивчення їх в експерименті на тваринах. Так, при розгляді летальних випадків у клініці, яку очолював професор Микола Амосов, при клінічному розборі виступали не тільки черговий палатний лікар, оперуючий хірург і його асистент, анестезіолог а й медсестри і, навіть, санітарки, які доглядали за цим хворим. Микола Амосов прагнув максимально підвищити безпеку пацієнта і боровся за зведення до мінімуму кількості інтаропераційних ускладнень, особливо у тяжких хворих, яким проводились складні операції зі штучним кровообігом [4].
Слід зазначити, що в Україні збереглася тенденція, успадкована від минулих часів, надання неналежного статусу медичної сестри. Насправді ж у цивілізованих державах авторитет медичної сестри надзвичайно високий, про що відверто повідав авторитетний американський акушерський анестезіолог Девід Чеснаут: «Скромність та самокритичне ставлення до власних можливостей, безперечно позитивно характеризує лікаря. Тим не менш авторський багаторічний досвід роботи завідувачем відділенням та керівником програми для резидентів дозволяє стверджувати, що найкращим прогностичним тестом успішної подальшої роботи молодого резидента є його реакція на критику з боку колег та середнього медичного персоналу» [5].
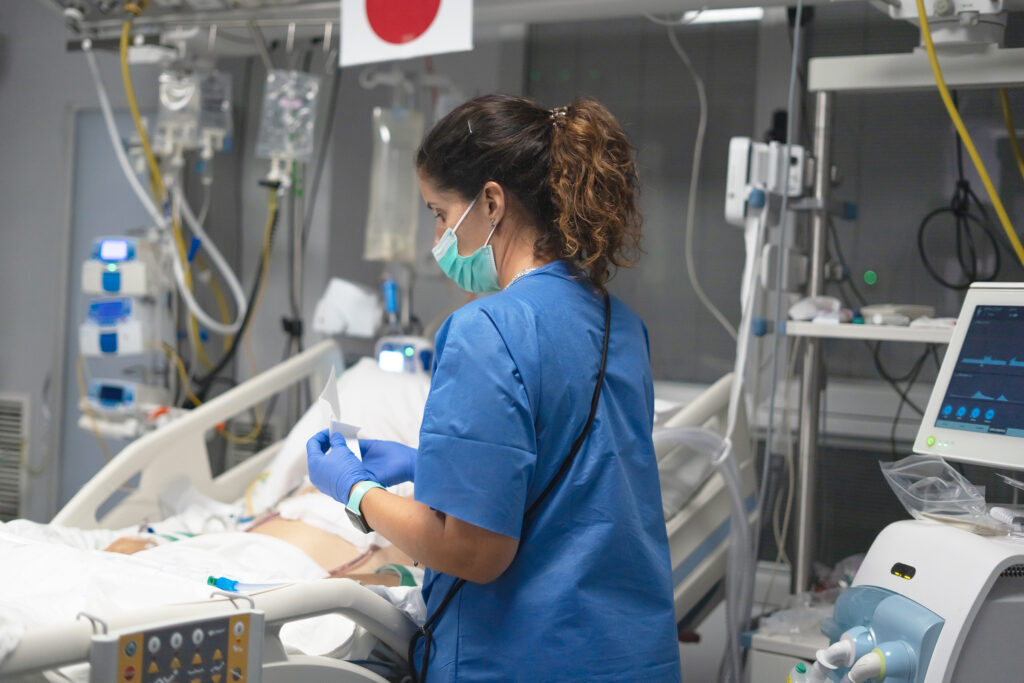 Про важливу роль медсестри клінічного відділення доповіла на Британсько-Українському симозіумі з анестезіології, інтенсивної терапії та медицини болю (24-26 вересня 2008 р., м. Київ) Джулія Комбітзі (Великобританія, University College London Hospitals), підкресливши високий статус середніх медпрацівників в лікувальному процесі. У разі необхідності медсестри здатні здійснювати інтубацію трахеї, проводити респіраторну підтримку, приймати участь у лікувальних заходах при критичних і термінальних станах тощо. Медсестринський процес робить суттєвий внесок в пом’якшення впливу критичного стану, тобто в сприйняття пацієнтом того, що відбувається, а також у попередження подальшого погіршення та ускладнень. Так, у відділенні інтенсивної терапії медична сестра є ключовою фігурою. Вона забезпечує цілодобовий догляд за хворим, безперервність догляду (передача хворого від медсестри до медсестри) та його цілісність, оскільки центрі догляду є пацієнт; медсестра долучається до спілкування з іншими членами медичної бригади, документує всі медичні процедури в листі лікарських призначень; робить значний внесок у рішення, які приймаються під час огляду. При цьому забезпечується безпека хворого: приліжкове обладнання постійно перевіряється з метою попередження проблем, яким можна запобігти, контролюються параметри апаратури для вентиляції та систему сповіщення моніторів, забезпечує оцінку стану хворого, розпізнає на попереджає команду про потенційні проблеми. У розвинених країнах спостерігається тенденція розширення повноважень медсестер у напрямку лікарських маніпуляцій, а в Україні на жаль, сучасний лікар нерідко обтяжений роботою, яку повинна здійснювати медична сестра.
Про важливу роль медсестри клінічного відділення доповіла на Британсько-Українському симозіумі з анестезіології, інтенсивної терапії та медицини болю (24-26 вересня 2008 р., м. Київ) Джулія Комбітзі (Великобританія, University College London Hospitals), підкресливши високий статус середніх медпрацівників в лікувальному процесі. У разі необхідності медсестри здатні здійснювати інтубацію трахеї, проводити респіраторну підтримку, приймати участь у лікувальних заходах при критичних і термінальних станах тощо. Медсестринський процес робить суттєвий внесок в пом’якшення впливу критичного стану, тобто в сприйняття пацієнтом того, що відбувається, а також у попередження подальшого погіршення та ускладнень. Так, у відділенні інтенсивної терапії медична сестра є ключовою фігурою. Вона забезпечує цілодобовий догляд за хворим, безперервність догляду (передача хворого від медсестри до медсестри) та його цілісність, оскільки центрі догляду є пацієнт; медсестра долучається до спілкування з іншими членами медичної бригади, документує всі медичні процедури в листі лікарських призначень; робить значний внесок у рішення, які приймаються під час огляду. При цьому забезпечується безпека хворого: приліжкове обладнання постійно перевіряється з метою попередження проблем, яким можна запобігти, контролюються параметри апаратури для вентиляції та систему сповіщення моніторів, забезпечує оцінку стану хворого, розпізнає на попереджає команду про потенційні проблеми. У розвинених країнах спостерігається тенденція розширення повноважень медсестер у напрямку лікарських маніпуляцій, а в Україні на жаль, сучасний лікар нерідко обтяжений роботою, яку повинна здійснювати медична сестра.
Від сучасного лікаря значною мірою залежить процес гуманізації сучасної медицини, який має відбуватися на біоетичних принципах та цінностях. Такі поняття як «інформована згода», «конфлікт інтересів» та інші потребують особливої уваги, з поправкою на реформування вітчизняної медицини. Так, у розвинених країнах здійснюється сертифікація фахівців з конфлікту інтересів, у США прописані базові та додаткові елементи інформованої згоди на федеральному рівні тощо. Інформація про операцію та анестезію й пов’язані з ними ризики повинні бути надані пацієнтам якомога раніше при запланованому оперативному втручанні чи маніпуляції. Під час інформування пацієнта або уповноваженої особи (опікун або піклувальник) лікар повинен обґрунтувати лікування та передумови для використання запропонованого лікувального підходу; основні очікувані результати та обговорення особливостей хвороби й самого пацієнта, що можуть вплинути на результат; основні небезпеки лікування, серед них імовірність, тяжкість та час появи можливих побічних ефектів; обґрунтування альтернативних методів лікування тощо. «Інформована добровільна згода пацієнта на проведення діагностики, лікування та на проведення операції та знеболення і на присутність або участь учасників освітнього процесу» [6] не звільняє лікаря від відповідальності за нанесення шкоди здоров’ю цим проведеним втручанням. Вона лише реалізує на практиці право пацієнта не піддаватися ризику, пов’язаного з медичним втручанням, на власний розсуд. Якщо після розмови з хірургом та анестезіологом у пацієнта виникають додаткові запитання, то лікарі повинні дати на них відповідь, а деталі обговорення повинні бути зафіксовані в тексті інформованої згоди. Деякі пацієнти, з релігійних та інших особистих причин, можуть висловити свою загальну згоду на лікування, відмовляючись від конкретних аспектів цього лікування.
Лікар повинен максимально дотримуватися цих побажань. Наприклад, деякі пацієнти можуть відрізнятися у релігійній прийнятності процедури переливання крові. Передопераційна оцінка пацієнта та його підготовка до оперативного втручання передбачає огляд анестезіологом з доведенням до відома пацієнта цілої низки різноманітних аспектів підготовки пацієнта стосовно анестезіологічного забезпечення оперативного втручання. Це, насамперед, передопераційне голодування, введення і наслідки премедикації, транспортування від поступлення у заклад охорони здоров’я до передопераційної, введення внутрішньовенного катетера, інтраопераційний моніторинг (неінвазивний чи інвазивнй), індукція анестезії (і що може вплинути на зміну протоколу анестезії), які плануються використовувати внутрішньовенно медикаменти і розчини, можливий дискомфорт в операційній та після операції (наприклад, наявність сечового катетера чи ендотрахеальної трубки), умови, за яких здійснюють переведення в палату післянаркозного пробудження (відділення інтенсивної терапії, хірургічне відділення); які особливості пробудження та відновлення після анестезії; а також – як буде здійснюватися знеболювання у післяопераційному періоді [7].
«Анестезіологія та інтенсивна терапія» посідає особливе місце серед інших медичних спеціальностей, насамперед, завдяки її досить високій соціальній значимості, вираженій гуманістичній складовій, міждисциплінарному характеру, моральним вимогам до особистості та інтелектуальних здібностей лікаря-анестезіолога. Останнє передбачає високий рівень знань, адже саме вони так необхідні при вирішення складних завдань (поміж них багато етичних), що виникають під час клінічної практики. Серед таких розглядають: різноманітні аспекти складних оперативних втручань та їх анестезіологічного забезпечення, ризик анестезії та його оцінка, періопераційна летальність, проевтаназійна риторика помираючих хворих, марні сподівання рідних і близьких стосовно пацієнтів, які перебувають у стані агонії і, у зв’язку з цим, безпідставні претензії до лікарів щодо безпорадності сучасної медицини; заборона прямого переливання крові як єдиного і останнього шансу врятувати людське життя, різноманітні аспекти трансплантології: від констатації смерті мозку потенційного донора до очікування черги реципієнтів, наслідки медикалізації чи самолікування.
 Прийняття рішень біля помираючого пацієнта, смерть та сам процес помирання донедавна були предметом приватних обговорень, обмежених рамками специфічних релігійних вірувань та культурних звичаїв. Серед важливих проблем, які доводиться при цьому вирішувати лікарю анестезіологу – причини, що призводять до смерті, труднощі в ідентифікації одного із етапів життя помираючого пацієнта, періопераційний статус «Do not resuscitate» – невиконання реанімаційних заходів при термінальних стадіях хронічних захворювань чи онкологічного процесу.
Прийняття рішень біля помираючого пацієнта, смерть та сам процес помирання донедавна були предметом приватних обговорень, обмежених рамками специфічних релігійних вірувань та культурних звичаїв. Серед важливих проблем, які доводиться при цьому вирішувати лікарю анестезіологу – причини, що призводять до смерті, труднощі в ідентифікації одного із етапів життя помираючого пацієнта, періопераційний статус «Do not resuscitate» – невиконання реанімаційних заходів при термінальних стадіях хронічних захворювань чи онкологічного процесу.
У разі негативного результату серцево-легеневої реанімації лікар, який тільки-но звільнився від фізично і емоційно напруженого ритму лікувальних заходів, попадає під психологічний тиск з боку родичів пацієнта, якого «втрачено». В оглядових, наукових публікаціях та статтях у пресі все частіше висловлюється думка про те, що обставини, за яких виникають летальні наслідки, зокрема стосунки персоналу і рідних далекі від ідеальних.
До сумнівів родичів стосовно повноти охоплення діагностики і якості лікування додається психологічна напруга очікування результату експертної оцінки карти стаціонарного хворого, якщо громадянин був застрахованим. Це обумовлює підвищені вимоги до ведення лікарем медичної документації. Таким чином, існуюча проблема помираючого пацієнта, особливо в непаліативній медицині, має цілу низку аспектів, що потребують міждисциплінарного обговорення за участі фахівців з біоетики, медичних працівників, серед них анестезіологів, та потребує правового врегулювання [8].
Останні досягнення хірургії та інших розділів медицини стали можливими завдяки прогресу анестезіології та інтенсивної терапії. На сьогодні не можна уявити виконання великих оперативних втручань без анестезіологічного забезпечення. Анестезіолог під час періопераційного періоду повинен контролювати функції життєво важливих органів, здійснювати знеболювання пацієнтів та має бути компетентним у багатьох напрямках медицини.
Високий соціальний попит, технологічність та стрімкий науковий розвиток, постійне впровадження нових діагностичних та лікувальних технологій визначають важливість цієї медичної спеціальності. Але слід констатувати, що суспільство не завжди належним чином оцінює практикуючого лікаря. Нерідко лікаря сприймають як працівника, зобов’язаного виконувати примхи пацієнта. Останній може мати низький освітній статус, шкідливі звички та врешті-решт нехтувати призначеннями лікаря. При цьому хворий нерідко себе позиціонує як замовника певних послуг, наприклад, в пластичній хірургії, і вважає себе «клієнтом», який завжди правий а негативні результати лікування часто трактуються як помилки лікаря. І тут вже підключається суспільство з його упереджувальними каральними підходами, успадкованого від минулих часів [9].
Висновки
- Основними етичними проблемами лікаря у сучасному суспільстві є невідповідність високих професійних вимог реальним можливостям медичних працівників.
- Існуючі проблеми в суспільстві на тлі лихоліть як-от гібридна війна в країні ускладнюють можливість ефективної діяльності лікаря та його безперервного професійного розвитку.
- Сучасне суспільство повинне сприяти зростанню престижу професії лікаря.
Автор: Юрій МАРКОВ
Фото: з envato.com

Список використаних джерел
- Jones D.S., Grady C., Lederer S.E. “Ethics and Clinical Research” – The 50th Anniversary of Beecher’s Bombshel. N Engl J Med. 2016 Jun16;374(24):2393-2398.
- Матеріали XXIV з’їзду хірургів України, присвяченому 100-річчю з дня народження академіка О.О. Шалімова, 26-28 вересня 2018 р., м. Київ. С. 5.
- Туровська Л. Сучасні аспекти дослідження української термінологічної лексики / Зб. Матеріалів наук.-пр. конф. «Українська наукова термінологія. Суспільні та гуманітарні науки», № 3. Київ, 12 листопада 2010 р.
- Лоскутов О.А., Бондар М.В., Марков Ю.І., Болюк М.В., Єфименко Р.А. Сторінки історії анестезіології України (присвячується 100-річчю Національної медичної академії післядипломної освіти імені П.Л. Шупика). Київ: МВЦ Медінформ, 2018. 155 с.
- Chestnut D.H. The Fred Hehre Lecture 2006. Lessons learned from obstetric anesthesia. Int J Obstet Anesth. 2008 Apr; 17(2):137-45.
- Форма первинної облікової документації № 003-6/о «Інформована добровільна згода пацієнта на проведення діагностики, лікування та на проведення операції та знеболення і на присутність або участь учасників освітнього процесу» / Наказ Міністерства охорони здоров’я України 14.02.2012 № 110 (у редакції наказу Міністерства охорони здоров’я України від 09 грудня 2020 року № 2837) Із змінами, внесеними згідно з Наказом Міністерства охорони здоров’я № 2837 від 09.12.2020; № 549 від 08.08.2014, № 2837 від 09.12.2020.
- Лоскутов О.А., Бондар М.В., Тодуров Б.М., Гуменюк М.І., Галушко О.А., Марков Ю.І., Кучинська І.А. Оцінка передопераційного статусу пацієнта і підготовка до оперативного втручання: навчально-методичний посібник. Київ, 2019. – 228 с.
- Марков Ю.І. Проблема помираючого пацієнта: погляд анестезіолога / Правове регулювання темпоральних меж життя людини: матеріали засідання «круглого столу», м. Київ, 22 жовтня 2019 року / укладач Я.О. Триньова. К., 2019. С. 73-78 (143 с.).
- Кундиев Ю.И. «Дело врачей» – 60 лет спустя / Науковий журнал МОЗ України. – 2013. – № 2. – С. 156-162.

